Использование: медицина, в частности, в иммунологии и аллергологии, и может применяться для диагностики аллергических заболеваний. Сущность изобретения: исследуют кровь больного, при этом одновременно с постановкой нагрузочного теста с теофиллином проводят реакцию спонтанного розеткообразования с эритроцитами барана и при количестве розеткообразующих нейтрофилов, равном 1067 в 1 мкл крови и ниже, а теофиллинрезистентных Т-лимфоцитов — 27% и ниже, — диагностируют аллергическое заболевание. Способ позволяет повысить точность диагностики аллергических заболеваний у работников микробиологической промышленности. 1 табл.
Изобретение относится к медицине, в частности, к иммунологии и аллергологии, и может быть использовано для диагностики аллергических заболеваний.
Известен способ диагностики аллергии реакциями нейтрофилов крови (В.А. Фрадкин, 1985), основанный на показателе повреждения нейтрофилов, а также способ оценки сенсибилизации организма по изменению плотности нейтрофилов периферической крови (И.Г.Цой, О.И.Крифукс, Ж.Г.Жуматов, 1990), однако эти способы осуществляются с использованием конкретных аллергенов, что не всегда возможно в связи с техническими трудностями их получения и отсутствием коммерческих препаратов.
Аллергия: особенности и перспективы лабораторной диагностики
Известны способы диагностики аллергических заболеваний с помощью определения сниженного уровня Т-лимфоцитов в крови (Т.А.Яковлева, В.И.Прохоренков, 1991; Кравчук Г.П. Заболотный Д.И. 1980; Mackiewicz U. et al. 1984), однако указанные изменения определяются и при других заболеваниях неаллергической природы, например, иммунодефицитных состояниях.
Наиболее близким к изобретению по технической сущности является способ диагностики бронхиальной астмы (Шараева Н.Б. Иммунорегуляторные субпопуляции Т-лимфоцитов при бронхиальной астме у детей и их изменения под влиянием терапии//Вопросы охраны материнства и детства.-1985. N 8.-С.36-40).
Способ заключается в постановке нагрузочного теста с теофиллином, и при наличии аллергического заболевания обнаруживается снижение теофиллинчувствительных Т-лимфоцитов (ТЧ-Т-Л) и теофиллинрезистентных Т-лимфоцитов (ТР-Т-Л). Основным недостатком способа является невысокая точность, поскольку отсутствуют количественные критерии снижения показателей, свидетельствующих о наличии аллергии. Кроме того, диагностика аллергии базируется только на содержании иммунорегуляторных субпопуляций Т-лимфоцитов и не учитываются другие механизмы реагирования.
Задачей изобретения является повышение точности диагностики аллергических заболеваний у работников микробиологической промышленности.
Задача достигается тем, что проводят реакцию спонтанного розеткообразования с эритроцитами барана и нагрузочный тест с теофиллином, и при содержании розеткообразующих нейтрофилов (РОН) 1067 в 1 мкл крови и ниже и теофиллинрезистентных Т-лимфоцитов 27% и ниже диагностируют аллергическое заболевание.
Способ осуществляется следующим образом.
Для выбора диагностических критериев предлагаемого способа проводили исследования у 133 лиц с аллергическими заболеваниями, работающих в аллергоопасном производстве, а также у 429 практически здоровых работников этого производства с использованием комплекса иммунологических тестов и методов аллергодиагностики «ин витро». Для выявления аллергии к производственному фактору биологической природы применяли реакцию дегрануляции базофилов (РДБ), для выявления аллергической реактивности подсчет уровня эозинофилов и базофилов в периферической крови, для оценки иммунного статуса — реакцию спонтанного розеткообразования с эритроцитами барана и мыши для определения Т-, В-лимфоцитов, розеткообразующих нейтрофилов, нагрузочный тест с теофиллином, а также подсчитывали общую численность лимфоцитов и нейтрофилов в периферической крови.
In vitro аллергодиагностика в практике врача.
Выполненные исследования показали (см. таблицу), что у лиц с аллергическими заболеваниями наблюдается достоверное уменьшение содержания РОН и ТР-Т-Л по сравнению с практически здоровыми. Одновременно у больных отмечается существенное увеличение численности эозинофилов и базофилов периферической крови, частоты и интенсивности РДБ, что свидетельствует о наличии аллергических преобразований в организме; снижение количества В-лимфоцитов и тенденция к понижению Т-лимфоцитов, что, по данным литературы, встречается при аллергии. Следовательно, выявленное снижение РОН и ТР-Т-Л сопровождается изменениями других показателей, характерных для аллергической перестройки. Это дает основание полагать, что обнаруженные изменения являются взаимосвязанными.
Представленные результаты динамики средних величин подтверждаются данными корреляционного анализа. У больных с аллергией выявлена достоверная отрицательная связь численности ТР-Т-Л и базофилов (r -0,64); достоверная положительная связь численности РОН и Т-Л, РОН и В-Л (r 0,58; r 0,67), РОН и нейтрофилов (r 0,78).
Для установления количественных характеристик снижения РОН и ТР-Т-Л, которые являются диагностическими критериями при аллергических заболеваниях, осуществлена обработка полученных результатов с помощью математических методов, привлечения современной вычислительной техники и использования корреляционного, дисперсионного, регрессионного анализов, что позволило определить наличие взаимосвязей между изученными показателями.
На основании выявленных связей, высокой факториальной дисперсии и значениях коэффициента регрессии определены конкретные количественные выражения: для РОН, равное 1067 клеток в 1 мкл и ниже, для ТР-Т-Л, равное 27% и ниже. Установление указанных количественных параметров у обследованных, работающих в контакте с аллергенами биологической природы, позволяет диагностировать аллергию. Это способствует повышению точности диагностики.
Пример 3. Больной Л. обследован в ННИИГП. Работает в производстве микробиологического синтеза белка мастером РСУ. Жалоб не предъявляет. Объективно: кожные покровы чистые, патологии со стороны внутренних органов не обнаружено. На основании анамнеза и клинического обследования данных за аллергическое заболевание нет.
Результаты иммунологического исследования: уровень РОН 2508 клеток в 1 мкл, ТР-Т-Л 18% Иммунологические исследования свидетельствуют об отсутствии аллергического заболевания.
Пример 4. Больной П-к обследован в ННИИГП. Работает в производстве микробиологического синтеза белка слесарем. Жалоб не предъявляет. При осмотре со стороны кожных покровов, слизистых, внутренних органов патологии не выявлено. Диагноз: практически здоров.
Результаты иммунологических исследований: РОН 1693 в 1 мкл, ТР-Т-Л 49% Иммунологические исследования свидетельствуют об отсутствии аллергического заболевания.
Преимущества предлагаемого способа заключаются в следующем: диагностика аллергии осуществляется при оценке иммунного статуса тестами первого уровня, которые достаточно просты и доступны для выполнения не только в клинических, но и в экспедиционных условиях; она проводится в стандартизированной реакции спонтанного розеткообразования и не требует использования аллергенов, что не всегда технически возможно; использование методов, характеризующих различные механизмы иммунного реагирования (определение розеткообразующих нейтрофилов и теофиллинрезистентных Т-лимфоцитов), повышает точность диагностики по сравнению с прототипом, где применяли только определение субпопуляций Т-лимфоцитов; установление количественных характеристик изменения содержания РОН и ТР-Т-Л диагностических критериев аллергии повышает точность способа по сравнению с прототипом, где такие критерии отсутствуют.
Способ диагностики аллергических заболеваний путем постановки нагрузочного теста с теофиллином, отличающийся тем, что одновременно проводят реакцию спонтанного розеткообразования с эритроцитами барана и при количестве розеткообразующих нейтрофилов, равном 1067 в 1 мкл крови и ниже, а теофиллинрезистентных Т-лимфоцитов 27% и ниже диагностируют аллергическое заболевание.
Источник: findpatent.ru
Аллергодиагностика
Аллергодиагностика. Аллергия – это острое специфичное изменение реактивности организма, вызванное иммунологическими механизмами и вызывающее нежелательный физиологический ответ. Аллергические реакции вызываются “аллергенами”. Большинство известных аллергенов имеют некоторые сходные характеристики.

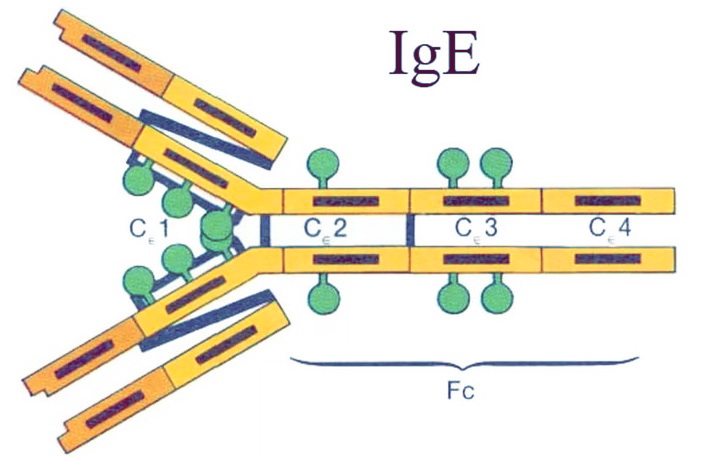
Являясь в основном протеинами, имеют изоэлектрическую точку от 2 до 5,5 и молекулярный вес от 10 до 70 кДа. Молекулы размером менее 10 кДа не в состоянии активировать более одной молекулы IgE на поверхности тучной клетки или базофила, что необходимо для высвобождения медиаторов аллергических реакций. Молекулы весом более 70 кДа с трудом проникают через слизистые оболочки и потому плохо досягаемы для синтезирующих IgE плазмоцитов.
Аллергодиагностика: Атопия
Использование термина “атопия” при описании аллергических реакций обуславливает наличие наследственных факторов, повышающих вероятность развития таких состояний как полиноз, астма, экзематозный (атопический) дерматит.
Считается, что повышение вероятности возникновения атопии определяется генами, отвечающими, либо за регуляцию синтеза специфического IgE, либо за функционирование эффекторных механизмов IgE ответа. Такими генами, например, являются гены, находящиеся на хромосоме 5q31-33 кодирующие синтез IL-4, IL-5, IL-13.
Уровень синтеза IgE антител
Уровень синтеза IgE антител является определяющим для больного с атопией. Однако возможность образовывать IgE антитела принадлежит не только атопикам, но и у обычных людей могут определяться значимые уровни IgE, так при интенсивной антигенной нагрузке, связанной с профессиональными обязанностями, или в ответ на определенный аллерген могут продуцироваться большие количества аллерген специфических IgE антител.
У больных атопией формирование IgE специфических антител происходит под воздействием обычных природных антигенов, таких как пыльца растений, клещи домашней пыли и тп. Именно это отличает “атопиков” от “не атопиков”. Таким образом, среди больных с астмой, полинозом, атопическим дерматитом можно выделить некоторое количество категорий пациентов с разной степенью проявления атопии.
Аллергодиагностика: наличие повышенной чувствительности к определенным аллергенам
В настоящее время, наличие повышенной чувствительности к определенным аллергенам подразделяют на четыре основных типа. Причем три из них являются антиген-антительными гуморальными реакциями, а четвертая характеризуется прямым антигенно-клкточным взаимодействиям. Для врачей аллергологов наибольший интерес представляют IgE опосредованные реакции гиперчувствительности I типа. Данные реакции по статистике составляют подавляющее большинство среди всех аллергических реакций.
При реакции гиперчувствительности I типа циркулирующие базофилы и тканевые тучные клетки связываются со специфическими IgE антителами (или IgE реагинами) посредством своих поверхностных рецепторов, что при встрече с аллергеном определяет развитие атопического процесса. IgE реагиновые антитела отличаются от отличаются от обычных “неспецифических” IgE молекул, имеющихся практически у всех людей, наличием активности против специфических аллергенов.
Проявления атопических реакций
За последние 10 — 15 лет отмечается серьезное повышение количества людей в той или иной степени имеющих проявления атопических реакций. Особенно следует отметить увеличение числа детей страдающей данной патологией. В настоящее время в крупных городах около 30% детей страдают атопией, а среди детей часто посещающих лечебно-профилактические учреждения это число может достигать 70%.
Наиболее частыми проявлениями атопии являются кожные проявления (экзема, уртикарная сыпь, отеки), риниты (постоянные, сезонные, оккупационные — профессиональные), коньюктивиты, астма. Правильная и своевременная постановка диагноза “атопии” для назначения адекватной терапии и избежания тяжелых проявлений заболевания. Для диагностики “атопии” наибольшее значение имеет полный сбор аллергологического анамнеза, осмотр пациента, in vivo и in vitro диагностика.
Сбор анамнеза чрезвычайно важен, хотя при этом часто не удается выделить отдельный вид аллергена вызывающего атопию, чаще удается выделить лишь группу возможных аллергенов. Осмотр больного, также может не дать полного ответа на вопрос о конкретном аллергене. В связи с этим огромное место в диагностике атопии занимают in vivo и in vitro аллерготесты. Однако существуют определенные клинические ситуации, при которых in vitro диагностика выходит на первый план. К ним относятся:
- Невозможность отмены на время тестирования медикаментов, прежде всего антигистаминных препаратов, постоянное применение которых делает невозможным постановку кожных проб.
- Обследование в период обострения заболевания.
- Чрезмерно высокая чувствительность больных к аллергену и как следствие высокий риск развития системных реакций.
- Ложноположительные реакции, обусловленные дермографизмом.
- Обширные кожные поражения.
- Тяжелые аллергические реакции (например, анафилактический шок) в анамнезе, а также развитие системных аллергических реакций при предыдущем тестировании.
Аллергодиагностика: тактики диагностики и лечения
Наибольшее значение для определения тактики диагностики и лечения приобрели методики позволяющие определять общий уровень иммуноглобулина Е и, также, концентрацию аллерген специфических IgE в сыворотке крови. Обе эти разновидности in vitro тестов позволяет производить оборудование и реактивы фирмы DPC.
Общий уровень IgE у больных атопическими заболеваниями в большинстве своем выше нормативных величин, потому, наличие повышенного уровня IgE наряду с отягощенным аллергологическим анамнезом является важным свидетельством наличия атопии и требует проведения дальнейших тестов направленных на верификацию специфического IgE. “Золотым стандартом” в определении специфического IgE является РАСТ (радиоаллергосорбентный тест).
Эта методика является дорогостоящей, да и не каждая клиника может и имеет право работать с радиоактивными изотопами. DPC предлагает, на мой взгляд, более дешевый и рациональный подход. Используя весьма чувствительную иммунохемилюминесцентную методику, фирма предлагает на выбор несколько скрининговых панелей на выбор. В настоящее время в России зарегистрированы и могут быть использованы следующие панели и отдельные аллергены фирмы DPC:
- Панель пищевых аллергенов 5 Е (6 аллергенов).
- Специфические панели на а) сорняки (11 аллергенов), б) деревья (13 аллергенов), в) травы (11 аллергенов), г) грибы и плесень (10 аллергенов), д) животные (12 аллергенов).
- Аллергены клещей домашней пыли.
- Кошки.
- Собаки.
- Латекс.
Такая группировка панелей и отдельных аллергенов дает возможность быстро, без больших затрат ограничить круг значимых для пациента аллергенов и, при желании, предложить направление дальнейшего исследования.
Аллергодиагностика: Выводы
Таким образом, предлагаемая DPC схема скринингового обследования больных с проявлениями атопии в анамнезе с определением общего уровня IgE и специфических панелей может быть использована и финансово оправдана в любых лечебно-профилактических учреждениях специалистами многих специальностей. Получение положительных результатов тестов даст врачам возможность для обоснованного медикаментозного лечения и, при необходимости, назначения консультации специалиста аллерголога-иммунолога.
А.П.Продеус «Аллергодиагностика» OOO «ОМБ» Семинар.
Источник: medtech30.ru
Диагностические исследования in vivo
Выделяют накожные (скарификационные), тесты уколом (прик-тесты), апликационные и внутрикожные варианты введения аллергенов.
а) Скарификационные аллергопробы – аллерген наносится на место скарификационной царапины, сделанной на коже предплечья. Оценивается через 20-30 минут «эритема и волдырь» в месте введения аллергена. Контрольные пробы осуществляются с помощью нанесения 0,1% гистамина (положительный контроль), тест-контрольной жидкости (отрицательный контроль)
б) Внутрикожные пробы проводятся при сомнительных результатах кожных проб. Для развития реакции требуется меньшая доза аллергена – 0,1 мл аллергена разведенного 1:100. Количество внутрикожных проб с аллргенами не должно превышать 4-5. Внутрикожные пробы с пищевыми аллергенами не проводятся. Оценивают пробы через 10-30 минут по таблицам соответствия «диаметр волдыря – количество крестов».
в) Провокационные пробы – метод выявления сенсибилизации, основанный на введении аллергена в орган-мишень. Проводят очень часто с пищевыми аллергенами.
3. Основное преимущество — большая достоверность.
· Основные недостатки – за одно посещение можно провести только одну пробу, результат невозможно оценить количественно; сопряжены с высоким риском тяжелых аллергических реакций.
Противопоказаны: если в анамнезе указаны крапивница, отек Квинке, анафилактический шок
г) Проба Праустница-Кюстнера — внутрикожное введение сыворотки больного с аллергией здоровому с последующим внутрикожным введением аллергена. В настоящее время не ставится в связи с опасностью внесения вирусов с сывороткой.
Препараты коммерческих аллергенов собраны в диагностические планшеты и разделены на группы: бытовые, эпидермальные, пыльцевые, пищевые, инсектные и т.п. Аллергены выпускают в концентрированном виде, хранят при температуре 2-8°С до 2-3х лет. В России производство аллергенов осуществляется в НИИ им. Мечникова (Москва), НИИ вакцин и сывороток (Ставрополь).
Результаты диагностических проб обязательно сопоставляют с данными анамнеза. Кожные пробы позволяют достаточно точно определить основные причинные аллергены. Но скарификационные пробы малоинформативны при диффузных дерматитах (в таких случаях выбор — за провокационными пробами).
При лекарственной аллергии кожные пробы проводятся только с белковыми препаратами (инсулин, сыворотки) и пенициллином. В основном лекарственная аллергия развивается на метаболиты лекарств, поэтому пробы малоинформативны.
Противопоказания для проведения диагностических проб in vivo:
· обострение основного заболевания и сопутствующих заболеваний;
· возраст до 2-х лет и после 60 лет;
· анафилактический шок в анамнезе;
· во время беременности;
· пероральный прием антигистаминных, стероидных препаратов (не имеет смысла).
Исследование функции внешнего дыхания применяется для дифференциальной диагностики аллергических и неаллергических заболеваний легких, оценки реактивности бронхов, тяжести этих заболеваний и эффективности лечения.
а) В начале лечения проводят спирометрию и пневматохометрию. Легочные объемы определяют до и после ингаляции бронходилататоров.
б) Определяют нарушения газообмена, исследуют газы артериальной крови.
в) Тесты специфической бронхиальной проводимости с подозреваемым аллергеном (вариант провокационного теста). Необходима близость реанимации, набора специфических препаратов для оказания блокирующей приступ терапии
Противопоказания:
— серьезная соматическая патология (сердечно-сосудистая, дыхательная недостаточность);
— исходное снижение ФВД более 70% от нормы;
— исходно высокий уровень неспецифической гиперреактивности бронхов;
— плохой контакт между врачом и больным.
Рентгенологические исследования грудной клетки проводят всем больным с аллергической патологией дыхательных путей. При бронхиальной астме в межприступный период изменений не обнаруживают, при длительном течении – усиление легочного рисунка и повышение прозрачности легочных полей. Рентгенография позволяет исключить пневмонию, ателектаз, пневмоторакс, которые могут осложнять приступ бронхиальной астмы. Для выявления бронхоэктазов раньше применяли томографию и бронхографию, в настоящее время используют компьютерную и магнито-резонансную диагностику.
Другие исследования
Б) Биохимический анализ крови. При атопиях обычно в норме.
В) Анализ кала — проводится для исключения паразитозов.
Г) При подозрении на ХОЗЛ определяют уровень и фенотип альфа1-антитрипсина.
Д) При подозрениях на иммунодефициты при заболеваниях легких проводят иммунологическое исследование.
Е) Для дифференцирования с муковисцидозом проводят исследования уровня хлора в поте.
Таким образом, в настоящее время клиническая иммунология и аллергология располагают широкими диагностическими возможностями выявления причинного аллергена и механизмов нарушений иммунного ответа. На основании этих данных возможно избирательное воздействие на разные составляющие аллергического процесса.
АЛЛЕРГИЧЕСКИЙ РИНИТ.
Ринит – это воспаление слизистой оболочки полости носа, сопровождающееся чиханием, зудом, ринореей и заложенностью носа.
Ринит является одним из самых распространенных заболеваний во всех возрастных группах. Многофакторная этиология и различные варианты ответа организма на воздействие болезнетворных факторов определяют многообразие клинических форм ринита, лечение которых требует дифференциального подхода.
Классификация ринитов.
1. Аллергический ринит:
4. сезонный (интермитирующий, общее название «поллиноз»)
5. круглогодичный (персистирующий)
2. Инфекционный ринит:
6. острый
7. хронический
3. Другие виды ринита, включающие:
8. идиопатический
9. профессиональный
10. гормональный
11. медикаментозный
12. вызванный веществами раздражающего действия
13. пищевой
14. психогенный
15. атрофический
Аллергический ринит объединяет сезонные и круглогодичные риниты, вызываемые причинно-значимыми аллергенами небактериальной природы.
Диагноз инфекционного ринита (вирусного или бактериального) в международной клинической практике основывается не на определении специфического микроорганизма, а учитывает характер отделяемого из полости носа (гнойное, негнойное), что обычно подтверждается микроскопией (нейтрофилия в носовом секрете).
Диагноза «вазомоторный ринит» в международной классификации нет. Название «вазомоторный ринит» часто применяется для характеристики неаллергического, неинфекционного ринита. Это больше запутывает, чем объясняет проблему. Авторы международной классификации предлагают опустить термин «вазомоторный» ещё и потому, что сосудистая реакция имеет место при каждой форме ринита. Поэтому наиболее удачным с их точки зрения является термин «идиопатический ринит».
«Идиопатический ринит». У больных с этим видом ринита выявляется повышенная чувствительность к различным неспецифическим раздражителям – резким запахам (одеколон, отбеливатель, растворители), табачному дыму, пыли, выхлопным газам, изменениям температуры окружающей среды и влажности.
Источник: poisk-ru.ru
